C’est l’histoire d’une Française de 48 ans, avec des antécédents de dépression, qui a voulu tuer sa fille de 10 ans en lui administrant de l’insuline. L’enquête de la police indique qu’elle a, immédiatement après, tenté de se suicider en s’injectant le même type d’insuline (dénommé « insuline aspart ») [1]. La fillette et la maman ne sont pas diabétiques, mais cette dernière étant infirmière, elle a pu avoir facilement accès à de l’insuline. Leur histoire est relatée dans un article paru en septembre 2021 dans le Journal of Analytical Toxicology.
Réalisant rapidement la gravité de son geste, la mère a donné plusieurs morceaux de sucre à son enfant et appelé les secours. À leur admission aux urgences, environ quatre heures après l’injection d’insuline, les signes vitaux des deux patientes sont normaux. Le taux de glucose dans le sang de la mère est de 0,89 g/L, soit 4,95 mmol/L (pour mémoire, la glycémie normale à jeûn est comprise entre 0,70 et 1,10 g/L, soit entre 3,6 et 6,1 mmol/L, et est inférieure à 1,40 g/L, soit 7,8 mmol/L, une heure et demie après un repas). On ignore la glycémie de la fillette.
Les enquêteurs trouvent deux seringues vides dans l’appartement et un stylo injecteur. Ces pièces à conviction sont saisies et envoyées au laboratoire de l’institut de médecine légale de Strasbourg à des fins d’analyse toxicologique. Par ailleurs, une prise de sang est réalisée à l’hôpital sur la petite fille et sur sa mère. Ces prélèvements sont acheminés à l’institut en vue d’analyses toxicologiques approfondies.
Hypoglycémie profonde
Les effets toxiques de l’insuline sont liés au fait que l’administration de cette hormone entraîne une hypoglycémie profonde et prolongée, conduisant à un coma hypoglycémique provoquant des dommages neurologiques irréversibles pouvant être mortels, si la victime ne reçoit pas des soins intensifs. Bien que l’hypoglycémie puisse donc parfois entraîner la mort, on ignore précisément le mécanisme exact responsable du décès. Le coma hypoglycémique met au moins 20 minutes à survenir après une injection d’insuline dans les tissus et à peine moins de temps après une injection intraveineuse.
Le glucose est la source d’énergie principale pour le fonctionnement du cerveau. Lorsque le taux de glucose dans le sang chute à moins de 0,4 g/L (2,2 mmol/L), sa concentration est proche de zéro dans le cerveau.
Une étude japonaise, publiée en 2017 dans Forensic Science International, utilisant l’immunohistochimie et l’immunofluorescence, a montré dans plusieurs cas d’homicides par injection d’insuline que cette hormone était présente dans la substance blanche du cerveau, dans le corps calleux (qui relie les deux hémisphères cérébraux), le cervelet et le tronc cérébral [2].
Dans un contexte d’administration exogène d’insuline chez un individu non-diabétique, dont le pancréas fonctionne donc normalement, le danger tient également au risque de survenue d’épisodes ultérieurs d’hypoglycémie lors du traitement de celle-ci par des perfusions de glucose. Ceci se produit car l’organisme libère de l’insuline en réponse au stimulus que représente l’augmentation de la glycémie du fait de l’apport intraveineux de glucose.
Absence de lésions évidentes dans le cerveau
L’intoxication par l’insuline est en outre difficile à diagnostiquer dans la mesure où l’on n’observe pas, dans un tel contexte, d’anomalies morphologiques évidentes dans le cerveau. En effet, les changements neuroanatomiques ne surviennent généralement que lorsque l’hypoglycémie dure plus de 12 heures. On sait en effet que l’hypoglycémie peut être tolérée pendant plusieurs heures sans entraîner de dommages cérébraux permanents ou la mort. Par ailleurs, il est souvent très difficile, sinon impossible, d’identifier le site d’injection, les aiguilles à insuline étant extrêmement fines.
Lorsque l’on retrouve sur le corps de la victime la trace d’un ou plusieurs sites d’injection, il est possible de prélever à l’autopsie, à ces niveaux, un échantillon de tissu à des fins d’analyses. Même en cas de résultat positif en immuno-histochimie, il importe d’obtenir une confirmation par l’analyse chimique et d’identifier le type d’insuline exogène par des méthodes analytiques poussées. Selon la formulation et le dosage, l’insuline persiste pendant plusieurs jours au site d’injection. La plupart des experts estiment cependant qu’aucune trace d’insuline n’est retrouvée en post-mortem au site d’injection au-delà d’une période excédant dix jours.
Une autre possibilité est envisageable pour identifier la présence d’insuline exogène, bien qu’elle nécessite des méthodes de détection sophistiquées, non utilisées en routine dans les laboratoires d’analyses toxicologiques. Elle tient au fait que l’insuline a la capacité de traverser la barrière hémato-rétinienne qui sépare la rétine de la circulation sanguine. Cette substance peut donc être identifiée dans l’humeur vitrée. Encore appelée corps vitré, il s’agit d’une substance gélatineuse contenue dans la chambre postérieure de l’œil, entre le cristallin et la rétine. La détection post mortem de l’insuline dans l’humeur vitrée est ainsi possible lors de l’autopsie médico-légale.
Prouver une intoxication par l’insuline reste un défi en toxicologie légale
Sur le plan médico-légal, le diagnostic d’une intoxication par l’insuline est très compliqué car les laboratoires de toxicologie légale ne disposent pas en routine des méthodes analytiques spécifiques capables de détecter la présence d’insuline injectée volontairement. De plus, la concentration de l’insuline dans le sang peut être très basse au moment où le prélèvement sanguin est effectué. Enfin, l’apport d’insuline exogène est difficile à diagnostiquer du fait que l’organisme humain sécrète de façon concomitante cette hormone (production dite endogène).
Comme les taux d’insuline à évaluer sont extrêmement bas, il importe « pour prouver une intoxication volontaire, de détecter et quantifier d’infimes traces d’insuline dans les prélèvements sanguins, d’avoir recours à des méthodes analytiques hautement sensibles et spécifiques », soulignent Nadia Arbouche, Pascal Kintz et leurs collègues de l’Institut de médecine légale de Strasbourg dans le Journal of Analytical Toxicology. « Compte tenu de la forte instabilité de l’insuline dans les échantillons de sang et du long délai entre le recueil et l’analyse en pratique médico-légale, l’insuline est rarement identifiée et quantifiée. Par conséquent, on ne dispose pas de beaucoup d’informations sur les concentrations d’insuline après une hypoglycémie sévère induite par l’administration d’insuline exogène », ajoutent les auteurs.
Les médecins légistes et toxicologues strasbourgeois indiquent avoir utilisé deux méthodes pour détecter et quantifier de l’insuline aspart dans le sang humain, en l’occurrence chez la fillette et sa mère qui avait tenté de tuer sa fille puis de se suicider.
Discriminer entre insuline endogène et analogue de l’insuline
De fait, deux méthodes ont été employées, dénommées LC-HRMS (chromatographie liquide couplée à la spectrométrie de masse de haute résolution) et LC-MS/MS (chromatographie en phase liquide avec spectrométrie de masse en tandem). Ces méthodes d’analyse, qui combinent les performances de la chromatographie en phase liquide et de la spectrométrie de masse, permettent d’identifier et/ou de quantifier précisément certaines substances (insuline humaine, insuline animale, analogues d’insuline, métabolites, produits de dégradation).
La méthode LC-HRMS a été développée afin d’identifier l’insuline aspart dans les prélèvements sanguins, les seringues vides et le stylo injecteur et de la différencier de tous les autres analogues de l’insuline. Cette technique a permis de confirmer la présence d’insuline aspart dans les deux seringues et le stylo injecteur. Quant à la méthode LC-MS/MS, elle a permis de quantifier cet analogue de l’insuline. Bien que la mère ait avoué avoir injecté une surdose d’insuline aspart à sa fille, les concentrations se situaient dans la zone thérapeutique. « Dans la mesure où la mère et la fillette n’étaient pas diabétiques, la seule présence d’une insuline d’origine exogène est une preuve de son administration », déclarent les auteurs.
Il importe de savoir que les valeurs dépendent principalement du temps écoulé entre l’injection et le recueil de l’échantillon sanguin. Il convient aussi d’avoir à l’esprit que l’insuline est chimiquement hautement instable dans ces mêmes prélèvements. On observe ainsi une perte de 20 % de sa concentration initiale après un délai de 5 heures à 37 °C.
La dégradation de l’insuline en période post-mortem est due à l’action d’enzymes libérées après destruction des globules rouges (hémolyse). Une étude allemande, publiée en 2014 dans la revue Forensic Science International, a montré que l’insuline est instable dans le sang hémolysé. Il apparaît que l’hémoglobine peut rompre les liaisons entre atomes de soufre de la molécule d’insuline et entraîner la formation de nouveaux ponts disulfures intramoléculaires. Cette réaction entre hémoglobine et insuline entraîne la formation de produits de dégradation de l’insuline avec pour conséquence de réduire la concentration en insuline dans les prélèvements sanguins post-mortem.
C’est pourquoi il est recommandé de conserver les échantillons sanguins à une très basse température (- 20°C) afin de limiter cette perte. Mais cela n’est pas toujours faisable en pratique médico-légale. Les chercheurs strasbourgeois précisent que les échantillons de sang sur lesquels ils ont travaillé ont été conservés à 4°C pendant une période de huit mois. Il est presque certain que la concentration en insuline était plus élevée au moment du prélèvement sanguin. Et les auteurs de déclarer que ce délai long, inhabituel, a tenu à des « raisons administratives » et au temps nécessaire pour développer la stratégie concernant les méthodes analytiques à mettre en œuvre. En médecine légale, les délais entre le recueil et l’analyse étant souvent très longs, les concentrations mesurées peuvent être très basses.
Recours à des méthodes de détection et quantification sophistiquées
Comme le soulignent les chercheurs strasbourgeois, le recours à des méthodes hyper-sophistiquées d’analyse toxicologique, très sensibles et très spécifiques, s’impose car « en médecine légale, les doutes et ambiguïtés ne sont pas permis et qu’il est par conséquent nécessaire d’identifier et de quantifier le type d’insuline en question, de façon à prouver avec certitude qu’un apport d’insuline exogène a entraîné l’intoxication ou la mort ». En d’autres termes, « la seule preuve concrète d’administration d’une insuline exogène reste l’identification et la quantification de la molécule elle-même ».
Les analyses toxicologiques ont permis de détecter chez la mère la présence d’alcool (éthanol : 1,72 g/L), d’une benzodiazépine à action anxiolytique (bromazépam), à une concentration atteignant un niveau toxique, et d’un antidépresseur (ventafaxine) à un taux très élevé.
Pas de mesure fiable de l’insuline avant les années 1960
Ce n’est qu’à partir des années 1960, avec l’invention de tests radio-immunologiques et immuno-enzymologiques (ELISA) [3], qu’il est devenu possible de montrer qu’une hypoglycémie peut être due à une surdose d’insuline. Ces tests, qui permettent de rapidement déterminer les taux d’insuline, présentent cependant un inconvénient majeur : ils ne sont pas très spécifiques. Ils peuvent réagir en présence de précurseurs ou de produits de dégradation de l’insuline. Ils ont ainsi tendance à mesurer l’activité globale des composés dotés d’une activité insulinique plutôt que la seule concentration en insuline.
La preuve de l’usage d’insuline à des fins criminelles a dû attendre qu’il soit possible d’en mesurer de très faibles concentrations dans les liquides corporels. Avant les années 1960, l’insuline apparaissait comme une arme fatale très populaire dans des films et pièces de théâtre ainsi que dans de nombreux romans, nouvelles et magazines. Sa célébrité, dès les années 1930, dans ces œuvres de fiction en tant qu’arme du crime tient sans doute au fait que, pendant les trente-cinq années après sa mise à disposition, elle avait acquis la réputation d’être indétectable.
Ainsi s’explique le recours à des méthodes analytiques plus spécifiques, telle que la chromatographie liquide couplée à la spectrométrie de masse pour son identification. En effet, contrairement aux méthodes immunologiques, la spectrométrie de masse permet de distinguer l’insuline endogène humaine de ses analogues synthétiques [autrement dit des formulations pharmaceutiques d’insuline], dont chacune présente une séquence particulière en acides aminés et peut donc être différenciée.
Une glycémie inférieure à 3 mmol/L (0,54 g/L) peut être retenue comme un premier indice d’une hypoglycémie chez un patient ayant pu être victime d’un crime, mais ne peut cependant pas être considérée comme une preuve suffisante. Il est en effet impératif de mener des analyses toxicologiques sophistiquées reposant sur la chromatographie liquide couplée à la spectrométrie de masse, qui ont aujourd’hui remplacé les dosages immunologiques.
Les meurtres à l’insuline sont extrêmement rares
Le premier décès attribué à une hypoglycémie est survenu en 1922, l’année où l’insuline a commencé à être disponible. Quant au premier suicide par l’insuline, il a été rapporté dix ans plus tard, en 1932. Ce n’est qu’en 1957 qu’il fut admis que cette hormone, jusqu’alors considérée comme un médicament miracle, pouvait aussi être l’arme du crime.
On ne compte que très peu d’articles dans la littérature médicale internationale spécifiquement consacrés aux meurtres par injection d’insuline, que ceux-ci soient suspectés, présumés ou prouvés.
En 2009, le médecin légiste britannique Vincent Marks (université du Surrey), a rapporté, dans la revue Drug Testing and Analysis, 66 cas, allégués ou prouvés, d’intoxication par l’insuline. Certains d’entre eux méritent d’être détaillés.
En 1960, quatorze ans après les faits, il fut admis qu’une infirmière psychotique avait empoisonné avec de l’insuline trois patients : une femme de 76 ans et deux hommes de 27 et 55 ans. A l’époque, en 1946, on avait estimé que ces trois patients avaient présenté un « nouveau » syndrome d’hypoglycémie post-opératoire survenu après une chirurgie relativement bénigne. Deux patients étaient décédés.
L’affaire Kenneth Barlow

Impossible de ne pas mentionner l’affaire Kenneth Barlow, du nom d’un infirmier accusé du meurtre de sa femme, Elizabeth, âgée de 30 ans, retrouvée morte dans son bain. La cause de la mort fut attribuée à la noyade alors que la victime était en hypoglycémie. La noyade avait eu pour effet de retarder l’absorption de l’insuline à partir du point d’injection et suffisamment d’insuline avait pu être extraite et détectée par des tests biologiques, les seuls disponibles à l’époque. Ceux-ci consistaient à observer, après injection du prélèvement, une baisse de la glycémie chez des animaux de laboratoire ou la survenue d’une épilepsie chez la souris. Barlow fut condamné à 26 ans de prison. Il protestait toujours de son innocence quand il fut libéré en 1984.
L’affaire von Bülow
L’affaire Claus von Bülow a défrayé la chronique aux États-Unis. Ce playboy britannique d’origine germano-danoise, qui travaille pour le magnat du pétrole Jean Paul Getty, épouse Martha Crawford von Auersperg, l’une des plus riches héritières des États-Unis. Le couple s’installe dans un luxueux manoir, Clarendon Court, à Newport, dans le Rhode-Island, sur la côte Est des États-Unis.
Le procès de Claus von Bülow, en 1982, est le premier entièrement retransmis en direct à la télévision. Il tient en haleine les téléspectateurs américains pendant six semaines. Il s’agit alors du premier cas documenté de tentative de meurtre par injection d’insuline, en l’occurrence de la première affaire criminelle dans laquelle un test immunologique joue un rôle clé dans l’élucidation d’une intoxication par l’insuline.
La femme de l’aristocrate, Martha Crawford « Sunny » von Bülow, âgée de 48 ans, est victime de deux épisodes d’hypoglycémie à un an d’intervalle. Une première alerte a lieu un matin de décembre 1979. Sunny ne parvient pas à se réveiller. Elle reprend conscience plusieurs jours plus tard à l’hôpital. En décembre 1980, elle est découverte inanimée dans sa salle de bain. Hospitalisée à l’hôpital de Newport, elle sombre dans un coma profond dont elle ne sortira jamais.
Son mari est accusé en janvier 1982 de tentative de meurtre sur sa richissime épouse. Il est alors condamné à trente ans de prison. Claus Von Bülow fait appel et est libéré contre le versement d’une caution d’un million de dollars. Il est acquitté, en juin 1985 par le tribunal de Providence, au terme d’un procès en appel. Son avocat, Alan Dershowitz, professeur de droit à Harvard, montre que l’hypoglycémie serait due à une cause naturelle, la première fois, un choc septique et la seconde, une intoxication alcoolique.
Sunny est morte en décembre 2008, à l’âge de 76 ans. Elle a passé 28 ans dans un état végétatif chronique. Claus von Bülow est décédé à Londres, en mai 2019, à l’âge de 92 ans.

Le célèbre avocat Alan Dershowitz a écrit un livre, « Reversal of Fortune », à partir de cette histoire captivante. Cette affaire hors normes a été portée au cinéma par Barbet Schroeder. Dans « Le mystère von Bulow », Glenn Close incarna Sunny. Quant à Jeremy Irons, il joua le rôle de Claus von Bülow et obtint l’Oscar du meilleur acteur en 1990.
Beverly Allitt, une infirmière pédiatrique monstrueuse
Une infirmière pédiatrique britannique, Beverly Allitt, a assassiné deux filles de 2 et 12 ans. L’une est morte dix heures après sa sortie de l’hôpital. L’autre est décédée dans un délai de 30 à 60 minutes après avoir consommé un repas préparé par l’infirmière. Celle-ci a également été inculpée de tentative de meurtre après avoir provoqué un coma hypoglycémique sévère chez des garçons de 5 et 12 ans. Un des patients comateux avait dû recevoir une perfusion intraveineuse de glucose pendant quatre jours consécutifs avant de retrouver la conscience. Allitt s’en est pris également à treize nourrissons durant une période de 59 jours (entre février et avril 1991), causant quatre décès, avant d’être arrêtée.
Cette infirmière, qui exerçait au Grantham Hospital (Lincolnshire, sur le littoral de la mer du Nord), a été condamnée en 1993 à 13 peines d’emprisonnement à perpétuité pour quatre meurtres et trois tentatives de meurtre sur des nourrissons ainsi que pour avoir infligé des dommages corporels à six autres bébés. Selon les cas, Beverly Allitt avait injecté de l’insuline, du chlorure de potassium, de l’air ou avait pratiqué l’étouffement.
Meurtre par injection d’insuline et embolie gazeuse
À Tokyo, une infirmière a drogué son petit-ami de 25 ans en lui versant un somnifère dans un jus de fruit avant de lui injecter dans le bras gauche 1 200 unités d’insuline par voie intraveineuse. Comme cela ne parvint pas à le tuer rapidement, la femme lui injecta 100 cm3 d’air via la perfusion intraveineuse, ce qui provoqua effectivement la mort. Le décès survint, environ une heure après l’intoxication par l’insuline. L’infirmière fut déclarée coupable de meurtre.
Ce cas a été rapporté en 2001 dans la revue Forensic Science International. Les médecins légistes notèrent à l’autopsie la présence, dans le ventricule droit du cœur, de bulles d’air. Cette découverte est suffisamment étrange pour que la police soit alertée et que la femme soit reconnue coupable de tentative de meurtre [5]. Cela dit, la cause directe de la mort était une embolie gazeuse chez cette victime qui avait par ailleurs reçu une injection d’insuline.
Colin Norris, infirmier devenu « ange de la mort »
Un infirmier britannique, Colin Norris, avait décidé du moment de la mort d’une femme de 90 ans par injection d’insuline. Il fut déclaré coupable de trois autres décès survenus de la même façon.
Baptisé « Ange de la mort » par la presse britannique, cet infirmier, qui exerçait en 2002 dans deux hôpitaux de Leeds (Angleterre), a été condamné à une peine incompressible de 30 ans de prison.
Colin Bouwer, professeur de psychiatrie et meurtrier

Autre affaire criminelle célèbre : celle d’un médecin dénommé Colin Bouwer. Originaire d’Afrique du Sud, il s’était installé avec sa seconde femme, Annette, en Nouvelle-Zélande pour occuper les fonctions de professeur de psychiatrie et de consultant psychiatre à l’université de Dunedin, sur la côte Est de l’île du Sud.
Ce médecin a empoisonné sa femme de 47 ans en lui administrant des sulfonylurées. Également appelés sulfamides hypoglycémiants, ces médicaments stimulent la sécrétion d’insuline endogène. Administrées à doses élevées, ils entraînent des hypoglycémies sévères, parfois fatales. Bouwer s’en était procuré sur une durée d’un mois en utilisant de fausses ordonnances.
Sa femme, non diabétique, fut admise à l’hôpital pour un coma hypoglycémique. Son mari alerta les médecins sur le fait que son épouse avait présenté de « curieux épisodes », ce qui mit les médecins sur la piste d’un insulinome, autrement dit d’une tumeur pancréatique composée de cellules sécrétant de l’insuline. On tenta de doser dans le sang de la patiente des sulfonylurées mais la méthode n’était pas assez sensible et les résultats furent ininterprétables. Annette fut une nouvelle fois hospitalisée quand en novembre 1999, elle tomba à nouveau dans le coma, sans comprendre ce qui lui arrivait. Cette fois, elle fut opérée pour un possible insulinome. Les chirurgiens lui retirèrent la moitié du pancréas (pancréatectomie partielle). Durant son séjour à l’hôpital, elle ne présenta pas d’épisodes hypoglycémiques et sa glycémie demeura normale.
Annette quitta l’hôpital à temps pour Noël, confiée aux bons soins de son mari. Une semaine plus tard, elle fut retrouvée morte dans son lit. Une autopsie fut réalisée, malgré l’opposition de son mari. Aucune trace d’insulinome ne fut détectée. De nombreux médicaments furent alors détectés dans le corps de la victime, dont deux types de sulfonylurées. Le décès était probablement dû à une injection d’insuline. Le motif du meurtre était l’appât du gain. On découvrit que Colin Bouwer avait rédigé pas moins de quatorze ordonnances pour des sulfonylurées, la dernière datant de l’après-midi juste avant la mort de sa femme. Reconnu coupable, le mari psychiatre fut condamné à la prison à vie.
Dans tous les cas rapportés, la glycémie, mesurée par diverses techniques dans le sang des victimes était basse, souvent inférieure à 0,46 g/L (2,6 mmol/L).
Charles Cullen, l’infirmier tueur en série
Charles Cullen, un infirmier diplômé, a avoué avoir tué treize malades en leur injectant un cocktail de médicaments, dont de l’insuline. Il est soupçonné d’en avoir tué au moins quarante, sur une période de 16 ans (1987-2003), dans neuf hôpitaux et une maison de retraite dans deux États différents (New Jersey, Pennsylvanie).
Charles Cullen a d’abord déclaré qu’il ne tuait que des patients très malades pour soulager leur douleur. Cependant, lorsque les dossiers médicaux de ses victimes ont été examinés, il s’est avéré que les patients, qui avaient également reçu une injection létale de digoxine, n’étaient pas nécessairement en phase terminale. L’une de ses victimes se remettait d’une crise d’asthme sévère.
Il a été condamné à onze peines de prison à vie. L’histoire des crimes de ce tueur en série, basée sur un livre de Charles Graeber (The Good Nurse: A True Story of Medicine, Madness, and Murder), a été portée à l’écran (The Good Nurse, Netflix, 2022).
Les enfants et personnes âgées dépendantes, principales victimes
Sur les 66 cas, allégués ou prouvés, d’homicides volontaires par injection d’insuline rapportés par Vincent Marks en 2009 dans la revue Drug Testing and Analysis, il ressort que la plupart des victimes sont soit des enfants, soit des vieillards hospitalisés ou résidant en maison de retraite.
Sur les 66 cas recensés, trois meurtriers étaient des médecins et 22 autres étaient ou avaient exercé comme infirmier ou infirmière. Il est facile pour un professionnel de santé de se procurer de l’insuline, d’autant plus s’il est lui-même diabétique et qu’il connaît les effets de cette hormone sur l’organisme. Même chose, si un individu a, parmi ses proches ou ses amis, une personne souffrant d’un diabète insulino-dépendant. Signalons qu’au Royaume-Uni, l’insuline a longtemps été vendue en vente libre et qu’il a fallu attendre 1997 pour qu’elle soit délivrée uniquement sur ordonnance.
Parmi les meurtriers, huit étaient des aidants de la personne décédée. Dans d’autres cas, l’assassin était la mère ou le père. Le supposé coupable était dans 9 cas le mari ou l’amant, dans 11 autres cas, la femme ou la maîtresse.
On estime que 300 à 500 unités d’insuline sont nécessaires pour tuer un individu. Cela dit, il est rare que l’emploi d’insuline à elle seule suffise à provoquer le décès d’une personne en bonne santé. Dans de nombreux cas, d’autres moyens sont conjointement utilisés pour entraîner la mort, comme la noyade ou le choc avec un objet.
Quand l’insuline est utilisée par un soignant comme arme du crime
Dans une analyse sur les tueurs en série appartenant à la communauté des soignants, publiée en 2006 dans le Journal of Forensic Science, l’insuline était l’arme du crime pour 6 des 77 meurtriers. Dans 13 % des cas, l’assassin avait utilisé de l’insuline pour tuer sa victime, dans 17 % des cas du chlorure de potassium et dans 23 % des opiacés et opioïdes.
À noter cependant que le médecin généraliste britannique Harold Shipman (1946-2004), sans doute le plus grand empoisonneur des temps modernes, reconnu coupable du meurtre de 15 patients, mais en ayant probablement tué 200 durant sa longue carrière d’assassin, n’a semble-t-il jamais utilisé d’insuline, sans doute parce qu’il savait que ce produit ne provoque pas une mort rapide.
Pas si facile de tuer un adulte en bonne santé par injection d’insuline
La tentative de meurtre perpétrée en 1991 à Cleveland par Tonica Jenkins sur sa victime, Metissa Latham, illustre à quel point il est difficile de tuer un adulte en bonne santé en utilisant l’insuline. Tonica Jenkins, une femme de 27 ans, escroc et toxicomane, sous caution pour une infraction qui pouvait l’envoyer en prison pour de longues années, avait décidé de tuer, au hasard, une personne de même sexe et de même âge afin de faire croire à sa mort après avoir brûlé le corps de sa victime. Elle parvint à convaincre Metissa Latham, également toxicomane, de participer à une fraude aux assurances en se faisant passer, chez son dentiste, pour Tonica Jenkins afin que le profil dentaire de sa complice soit considéré comme étant le sien. Le stratagème ne fonctionna pas aussi bien que prévu dans la mesure où Metissa Latham ne succomba pas à l’injection d’une dose massive insuline, pas plus qu’après avoir été frappée à trois reprises avec une brique par Kyle Martin, cousin de Tonica Jenkins et complice dans cette sordide affaire.
Metissa Latham n’eut la vie sauve qu’à sa présence d’esprit de faire croire qu’elle était morte. La victime parvint ensuite à courir jusqu’à une boutique toute proche, un Kentucky Fried Chicken, où, juste avant de plonger dans un coma hypoglycémique, elle demanda à ce qu’on appelle la police. Admise à l’hôpital, sa glycémie était extrêmement basse (0,5 mmol/L, soit 0,09 g/L) [6]. Elle reçut une perfusion intraveineuse de glucose et reprit connaissance. Ses assaillants furent rapidement arrêtés. Tonica Jenkins fut condamnée à 20 ans de prison.
William Archred, infirmier psychiatrique et tueur en série
Impossible de conclure ce billet de blog, au carrefour de la toxicologie, de la diabétologie, de la psychiatrie et de la criminologie, sans parler de William Archred. Ce tueur en série californien échappa à la justice pendant de longues années avant d’être finalement reconnu coupable de trois meurtres, dont celui de sa quatrième femme deux mois à peine après son mariage.
Cet infirmier psychiatrique avait accès à de l’insuline. En effet, moins de dix ans après la découverte de ce médicament miracle pour les diabétiques, le coma hypoglycémique thérapeutique a été une méthode officielle en établissements psychiatriques sur un grand nombre de patients incurables, notamment des schizophrènes. Cette méthode thérapeutique a été utilisée, sans trop d’états d’âme, jusqu’à la fin des années 1950, avant la découverte du premier neuroleptique (chlorpromazine).
Le premier crime de William Archred remonte sans doute aux années 1940. Il fallut attendre 1966 pour qu’il soit inculpé du meurtre de quatre, voire cinq autres personnes. Les enquêtes sur le premier et le dernier crime furent conduites par le même officier de police.
Ce tueur en série ne fut pas inquiété pendant de longues années car on ne disposait pas encore de méthodes capables de mesurer de façon fiable les concentrations d’insuline dans le sang. Tout changea avec la découverte, en 1960, par Rosalyn Yalow et Solomon Berson du principe du dosage radio-immunologique. Rosalyn Yalow reçut le Prix Nobel de physiologie ou de médecine en 1977.
Le cerveau de la troisième victime d’Archred, conservé dans le formol pendant 12 mois, fut analysé. Bien que la technique fut imparfaite, on y détecta la présence d’insuline à un taux élevé par dosage radio-immunologique et par des tests biologiques, ce qui permit d’envoyer cet homme en prison pour environ 20 ans.
Le nombre d’homicides provoqués par injection d’insuline est faible, sans doute du fait que beaucoup d’assassins en puissance connaissent aujourd’hui sa relative inefficacité comme arme de crime.
Certes, prouver qu’un décès est secondaire à une hypoglycémie induite par une surdose d’insuline reste encore un défi. Mais, en raison des progrès des méthodes de détection de cette molécule en toxicologie légale, l’insuline est loin désormais d’être l’instrument du « crime parfait » (homicide sans préméditation), ou plutôt de « l’assassinat parfait » (avec préméditation). Entre la seringue ou le revolver, le choix est de nos jours vite fait pour l’immense majorité des meurtriers !
Marc GOZLAN (Suivez-moi sur Twitter, Facebook, LinkedIn)
[1] Il s’agit de l’insuline aspart ultra-rapide (« faster aspart »). L’insuline aspart est ainsi dénommée car elle se caractérise par une substitution de l’acide aminé proline en position B28 par de l’acide aspartique, avec pour conséquence de conduire à la formation de monomères après injection sous-cutanée d’insuline qui, contenue dans le flacon, est sous forme d’hexamères (assemblage de six molécules identiques). En effet, pour passer du tissu sous-cutané vers la circulation sanguine, il importe que l’insuline se retrouve sous la forme de monomères (molécules simples). L’insuline aspart ultra-rapide est une formulation d’insuline aspart dans laquelle deux excipients ont été ajoutés : de la nicotinamide (vitamine B3) et de l’arginine. L’adjonction de l’acide aminé L-arginine renforce la stabilité de la préparation tandis que la nicotinamide favorise une absorption initiale plus rapide après injection sous-cutanée de l’insuline.
[2] Au point d’injection dans le tissu sous-cutané, l’insuline a été détectée dans les espaces entre adipocytes (cellules graisseuses). Des dépôts ont également été détectés dans les nerfs périphériques et au sein de cellules inflammatoires.
[3] Ces tests radio-immunologique et immuno-enzymatique (ELISA) sont capables de quantifier les taux d’insuline et de peptide C.
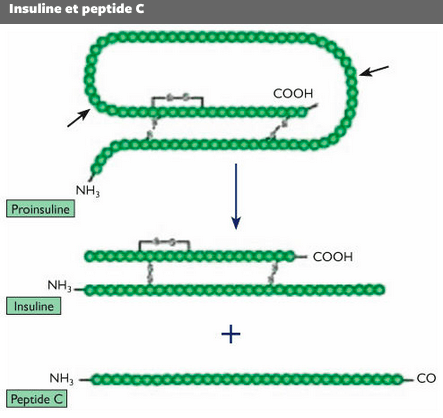
On rappelle que l’insuline dérive d’un précurseur appelé proinsuline. Produite exclusivement dans le pancréas, la proinsuline est clivée par des enzymes, ce qui génère en égales quantités (équimolaires) l’insuline (peptide de 51 acides aminés et de masse molaire 5808) et un peptide dénommé peptide C (composé de 31 acides aminés et de masse molaire 3020). L’identification et la mesure de l’insuline et du peptide C jouent un rôle important en toxicologie médico-légale dans de nombreux cas d’intoxication criminelle par l’insuline.
[4] Dans les cas d’hypoglycémie due à l’injection d’insuline (apport exogène), la sécrétion du peptide C est supprimée, son taux baisse. Le peptide C plasmatique/insuline chute alors en-dessous de 1. Ce rapport ne peut cependant être correctement interprété que si l’on dispose parallèlement du dosage de la glycémie et des concentrations sanguines (valeurs absolues) de l’insuline et du peptide C.
[5] L’analyse du sang de la victime révéla une forte concentration d’insuline et un taux de peptide C indétectable.
[6] Les analyses biochimiques (rapport peptide C/insuline inférieur à 1) devaient confirmer la version de la victime.