C’est l’histoire d’une femme afro-américaine à qui l’on avait diagnostiqué un diabète de type 1 à l’âge de 19 ans au cours d’une période où elle faisait des épisodes d’hyperglycémie lors de sa première année à l’université. Cette patiente a été la première personne au monde, en 1997, à bénéficier d’une transplantation combinée rein-pancréas à partir d’un donneur vivant, en l’occurrence sa sœur jumelle. Le rein gauche de la donneuse ainsi qu’une partie de son pancréas (la queue et le corps de l’organe) avaient été transplantés à sa sœur diabétique.
La transplantation pancréatique avait été réalisée dans le seul but de restaurer la sécrétion d’insuline afin de réduire les complications du diabète, tandis que la transplantation du rein visait à pallier le dysfonctionnement de la fonction rénale.
Les examens biologiques réalisés chez la receveuse n’avaient pas retrouvé d’anticorps anti-insuline, ni anti-îlots pancréatiques (qui composent les cellules sécrétrices d’insuline). On rappelle que la recherche de ces auto-anticorps permet de confirmer le diagnostic de diabète de type 1 et que seulement 2 % à 4 % des patients ne possèdent pas de tels anticorps au moment du diagnostic de la maladie.
Le dosage sanguin du peptide C montrait un taux indétectable. Cet examen de laboratoire a pour but d’évaluer la sécrétion endogène d’insuline, autrement dit de suivre l’évolution de la fonction des cellules pancréatiques bêta au cours du temps.
Cette femme a développé une insuffisance rénale à l’âge de 36 ans. Il a alors été décidé de tenter une transplantation combinée rein-pancréas, avant même qu’elle soit mise sous dialyse. Son histoire nous est racontée par des médecins transplanteurs de l’université de l’Illinois (Chicago) dans un article paru en ligne le 23 septembre 2022 sur le site de la revue Transplantation Proceedings.
La patiente présentait les premiers signes d’une neuropathie périphérique (atteinte des nerfs) et une rétinopathie (complications du diabète au niveau de la rétine). Elle avait déjà dû subir une photocoagulation au laser et une vitrectomie à l’œil droit. La photocoagulation au laser consiste à focaliser un faisceau laser à l’intérieur de l’œil, sur la rétine, pour ralentir le développement de néo-vaisseaux anormaux et pour diminuer les écoulements. La vitrectomie est une procédure chirurgicale consistant en l’ablation du vitré, masse de consistance gélatineuse occupant l’espace compris entre la surface postérieure du cristallin et la rétine. Cette intervention vise à retirer le sang présent dans la cavité vitréenne, l’hémorragie du vitré étant la première indication de la vitrectomie chez le sujet diabétique.
Il se trouve que la patiente avait une sœur jumelle, non diabétique, avec laquelle elle partageait des groupes HLA d’histocompatibilité identiques. L’absence de diabète chez la sœur de la patiente avait été confirmée par les résultats normaux d’une hyperglycémie provoquée par voie orale (HGPO), des taux normaux d’insuline à jeun et par l’absence d’anticorps anti-insuline et anti-îlots. La réaction mixte lymphocytaire, technique de laboratoire pour évaluer la compatibilité entre un donneur et un récepteur, avait montré l’absence de réponse immunitaire cellulaire mutuelle et que la greffe était donc possible.
La patiente a reçu un traitement anti-rejet par ciclosporine pendant les trois premières années suivant la double transplantation rein-pancréas, l’administration d’un autre immunosuppresseur, l’azathioprine, ayant été interrompue un mois après la greffe. En 2002, cinq ans après la double greffe, la dose de ciclosporine a été revue à la baisse. Son dernier suivi médical date de cette année-là. « Du fait des circonstances de la vie », la patiente a décidé d’interrompre tout traitement anti-rejet sept ans après la double greffe.
La patiente, aujourd’hui sexagénaire, a récemment consulté l’équipe hospitalière car elle se plaignait de nausées et de vomissements. Elle a alors eu droit à toute une batterie d’examens d’imagerie (scanner, IRM) et endoscopiques, destinés à visualiser l’appareil digestif. Les médecins n’ont détecté aucune obstruction de l’estomac ou des intestins, ni trouble de la motricité digestive. Ses symptômes se sont atténués après la prescription d’un traitement anti-migraineux.
Au cours de la période stressante vécue lors de cette hospitalisation, les taux sanguins de glucose sont compris entre 68 et 111 mg/dL (valeurs normales : 65-110 mg/dL). La concentration de peptide-C est de 0,7 ng/mL (valeur normale du test utilisé : 0,8 à 3,5 ng/mL). L’hémoglobine glyquée (HbA1c) est à 5,9 %, en augmentation par rapport au dernier dosage qui était à 5,7 % et qui remontait à treize ans (valeur normale : 5,7 %). Son taux sérique de créatinine, qui renseigne sur la fonction rénale, est normal (il fluctue entre 0,72 et 0,99 mg/dL, valeurs normales chez une femme : 0,55 – 1,02 mg/dL).
Une fois les nausées disparues, la patiente a passé un test d’hyperglycémie provoquée (HGPO) dont les résultats (1,55 g/mL de glucose sanguin à la deuxième heure, soit 8,52 mmol/L) évoquent un prédiabète. On parle d’intolérance au glucose (ou prédiabète) si la glycémie est comprise entre 1,4 g/L (7,8 mmol/L) et 1,99 g/L (11 mmol/L) deux heures après une charge orale de 75 g de glucose.
Vingt ans après son dernier suivi médical
Les auteurs de l’article indiquent qu’hormis cet épisode de nausées et vomissements, « la patiente se porte très bien », plus de vingt ans après le dernier suivi médical, lui-même intervenu sept ans après la transplantation combinée rein-pancréas entre jumelles identiques. Elle ne prend pas d’insuline et ce n’est que récemment qu’elle a commencé à suivre un traitement pour une hypertension artérielle.
Ainsi, vingt ans après le dernier suivi médical qui remonte à 2002, la patiente bénéficie donc d’une « exceptionnelle fonction prolongée de la double greffe sans immunosuppression », déclarent Pierpaolo Di Cocco, Enrico Benedetti et leurs collègues de la division transplantation de l’université de l’Illinois.
Bien que certains marqueurs renseignant sur la fonction pancréatique pendant le stress aigu associé à des nausées et vomissements semblent être indicatifs d’un prédiabète, la patiente et ses médecins « préfèrent pour l’instant, compte tenu de la stabilité de la double greffe, se contenter d’assurer une étroite surveillance médicale ».
Les auteurs de l’article notent qu’il est « remarquable » de parler d’un suivi de vingt ans après transplantation simultanée rein-pancréas, ce qui se produit seulement pour moins de 2 % des greffons. Des études indiquent un taux de rechute du diabète de type 1 chez 7 % à 8 % des receveurs d’une transplantation combinée rein-pancréas.
Quid du traitement immunosuppresseur après greffe entre jumeaux identiques ?
Le rôle d’un traitement immunosuppresseur dans un contexte de transplantation entre jumeaux identiques a été débattu. Le premier greffé du rein, âgé de 23 ans, qui avait reçu, à Boston le 23 décembre 1954, l’organe de son frère jumeau n’avait pas suivi de traitement anti-rejet et avait pourtant bénéficié d’une survie prolongée.
Pour autant, une étude sud-coréenne, publiée en 2008, a montré que, selon la pathologie rénale ayant nécessité d’avoir recours à une greffe de rein, la même maladie pouvait à nouveau se développer dans le greffon. De même, en 2018, une équipe américaine a rapporté le cas de deux patients ayant eu une transplantation rénale à partir d’un donneur jumeau identique. Dans les deux cas, l’immunosuppression avait été rapidement interrompue après la greffe. Les deux patients sont en vie avec un greffon fonctionnel après un an et cinq ans, respectivement. En ce qui concerne la greffe de foie, une équipe japonaise a décrit un cas de transplantation hépatique entre jumeaux identiques dont le receveur, six mois après la greffe du lobe droit du foie de son jumeau, ne recevait plus aucun traitement immunosuppresseur et présentait alors une bonne fonction hépatique.
Concernant la transplantation de pancréas seul, une étude, publiée en 1989, a montré, en l’absence de traitement immunosuppresseur, la rechute d’une inflammation des îlots pancréatiques (insulite auto-immune récidivante) chez des receveurs de greffe isolée de pancréas à partir d’un donneur vivant, entre jumeaux identiques. Depuis, les médecins transplanteurs de l’université du Minnesota utilisent avec succès un traitement immunosuppresseur (ciclosporine et azathioprine) pour prévenir la survenue d’une insulite auto-immune. Un tel traitement avait été initialement administré à la patiente dont l’histoire est relatée dans l’article récemment paru dans Transplantation Proceedings et qui atteste donc qu’ « une transplantation simultanée rein-pancréas peut être réalisée avec succès et avec un excellent pronostic à long terme ».
Qui peut être candidat à une transplantation simultanée rein-pancréas ?
La greffe combinée rein-pancréas est aujourd’hui considérée comme étant le meilleur traitement de l’insuffisance rénale préterminale chez les diabétiques de type 1 de moins de 55 ans. Elle représente d’ailleurs la principale indication des greffes pancréatiques. Un diabète de type MODY (forme de diabète rare qui se déclare généralement avant l’âge de 25 ans, caractérisée par une anomalie de la sécrétion de l’insuline due à une mutation génétique) peut également relever d’une double transplantation rénale et pancréatique.
Les résultats rapportés dans la littérature témoignent d’une amélioration régulière de la survie des patients transplantés et des greffons. On observe ainsi un impact très favorable de cette transplantation combinée sur la qualité de vie et la survie globale des patients.
Actuellement, selon les critères établis avec l’Agence de la biomédecine, tout patient diabétique de type 1 (présentant un taux de peptide C indétectable et non stimulable) atteint d’insuffisance rénale chronique et âgé de moins de 55 ans est éligible pour une double greffe de rein et de pancréas. Cette modalité s’adresse donc aux patients diabétiques jeunes de type 1 présentant une insuffisance rénale chronique évoluée ou qui sont déjà en dialyse. Seuls les pancréas de donneurs en état de mort encéphalique sont considérés pour le prélèvement, le rein transplanté pouvant provenir d’un donneur vivant.
En transplantation pancréatique, des progrès considérables ont été réalisés ces dernières années. L’amélioration des résultats de la transplantation simultanée de rein et de pancréas tient à une meilleure maîtrise des techniques chirurgicales, mais également à une meilleure sélection des donneurs, à l’amélioration des protocoles d’immunosuppression et à l’optimisation des conditions de suivi, notamment par le recours aux biopsies de pancréas pour établir le diagnostic de rejet.
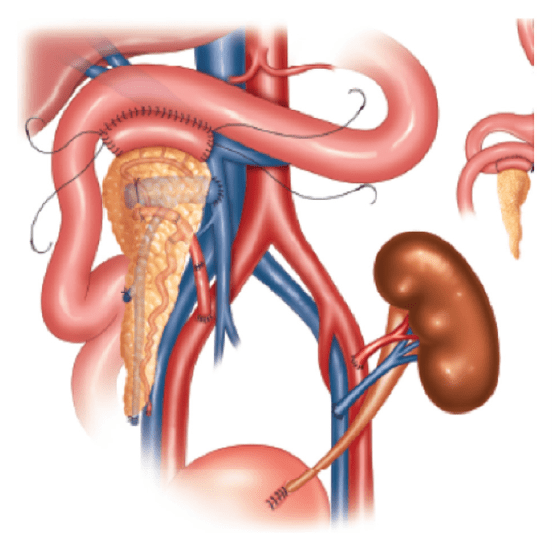
Le pancréas est un organe fragile, particulièrement sensible aux lésions d’ischémie et de reperfusion. Des progrès notables ont également été réalisés dans ce domaine. Le temps d’ischémie froide (temps pendant lequel l’organe, non approvisionné en sang, est refroidi à 4°C) doit être inférieur à 11 heures. En France, la durée moyenne d’ischémie froide du greffon pancréatique lors d’une greffe combinée rein-pancréas à partir d’un donneur décédé de mort encéphalique et par équipe de greffe a été en 2021 en moyenne de 8,1 heures (données sur 60 greffes, selon l’Agence de biomédecine). Du temps d’ischémie froide du greffon dépend, en partie, la survenue d’une complication majeure : la survenue de la thrombose portale du greffon (obstruction de la veine porte)*.
Parce que le pancréas est plus sensible à la durée de l’ischémie, la transplantation du greffon pancréatique est d’abord réalisée, par un chirurgien digestif, dans la fosse iliaque droite, après quoi le transplant rénal est implanté par un chirurgien urologue dans la fosse iliaque gauche.
En France, le nombre de greffes pancréatiques (seule ou combinée avec une transplantation rénale) réalisées par sept équipes hospitalières a été ces dernières années de 89 en 2006, 96 en 2017, 77 en 2018, 84 en 2019, 24 en 2020 et de 67 en 2021. Aux États-Unis, 872 greffes rein-pancréas ont été réalisées en 2020.
Aujourd’hui, la transplantation combinée rein-pancréas permet d’espérer une survie du patient à 1 an dans 95 % des cas et la survie à 5 ans dans 87 % des cas. La survie du greffon pancréatique est respectivement à 1 et 5 ans de 85 % et 72 %.
Par rapport à la seule greffe rénale, la double greffe rein-pancréas permet d’augmenter significativement la survie à 10 ans, qui atteint alors 70 %. Environ 70 % des reins et 60 % des pancréas transplantés fonctionnent dix ans après la greffe combinée.